Юрий Гузеев | Клинический кейс YG-102
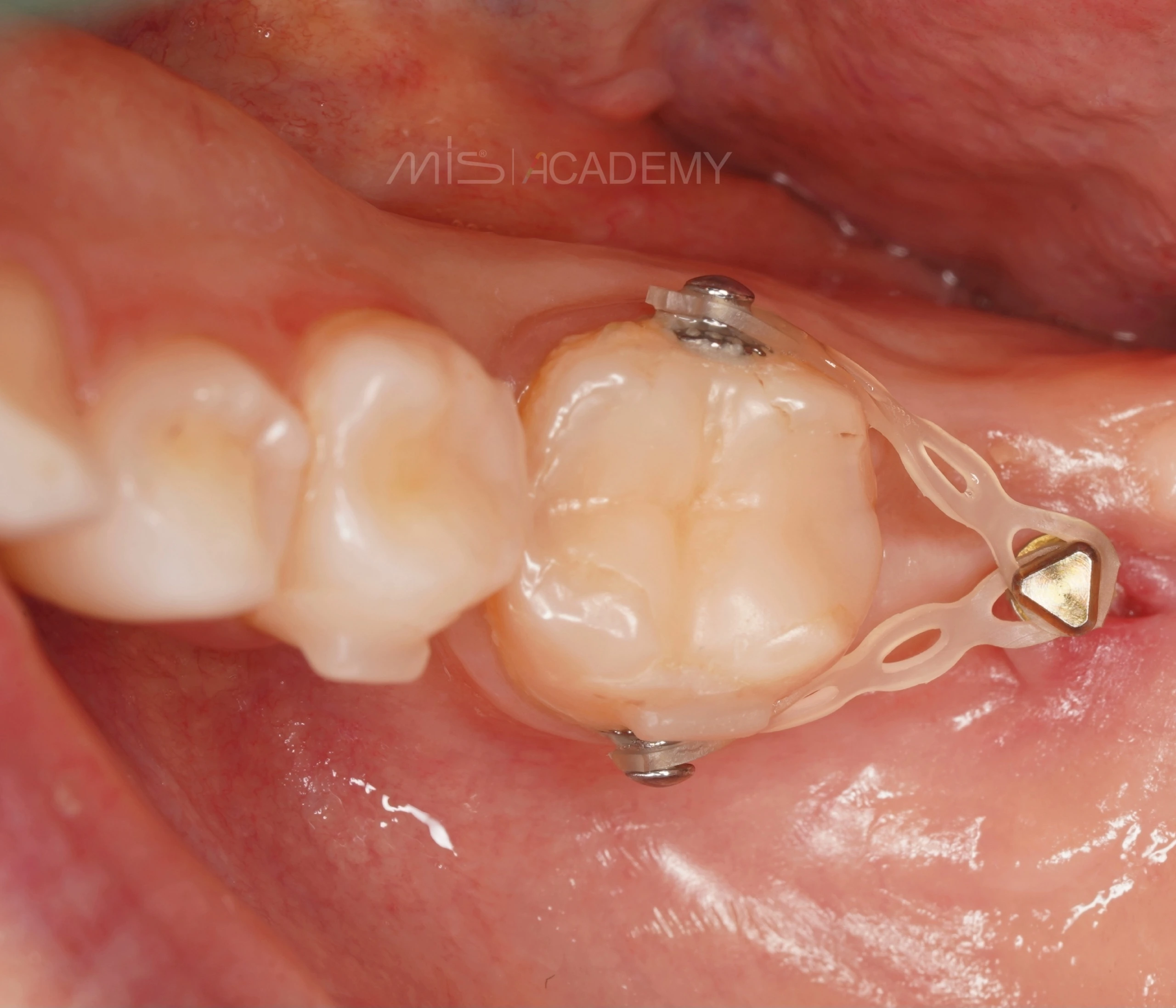
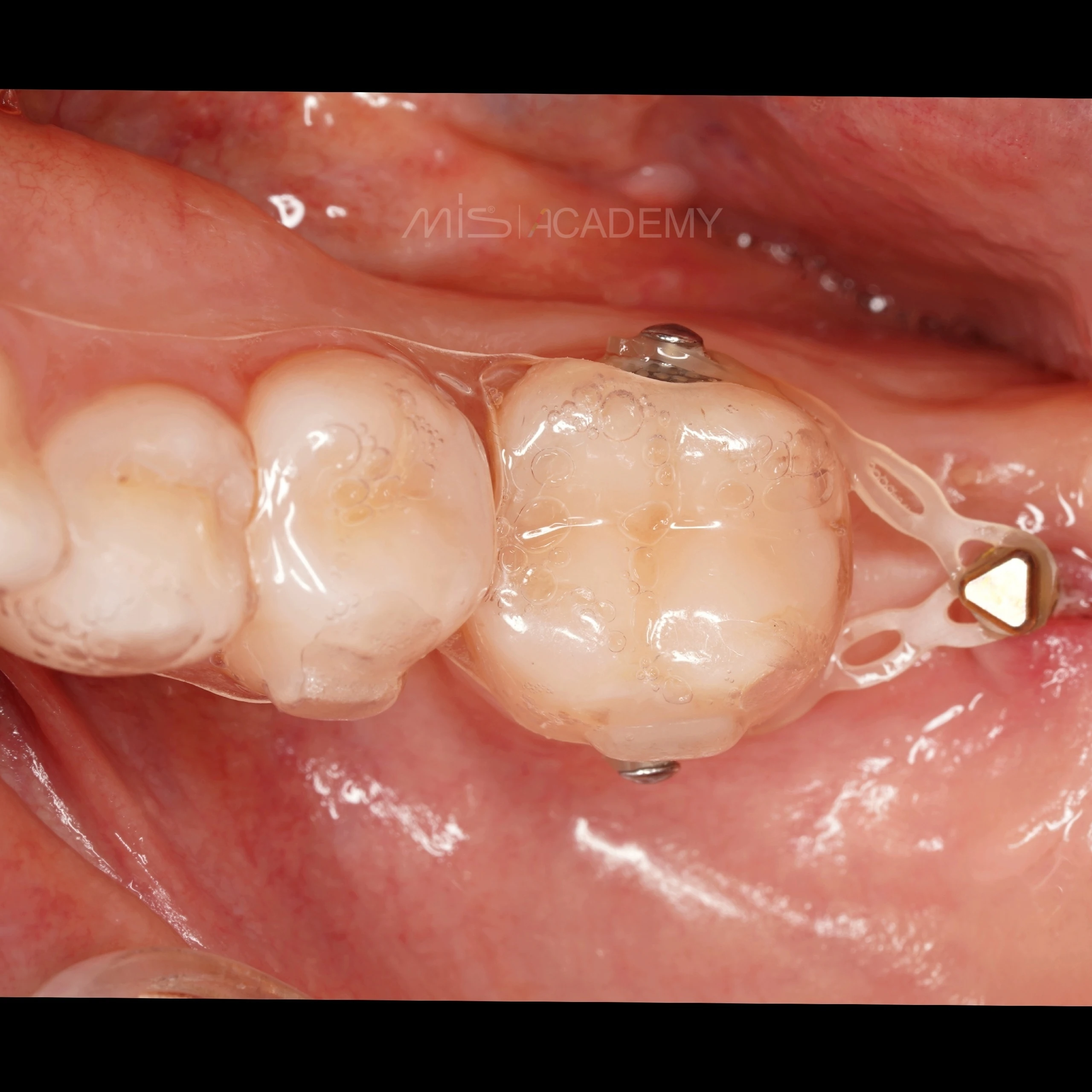
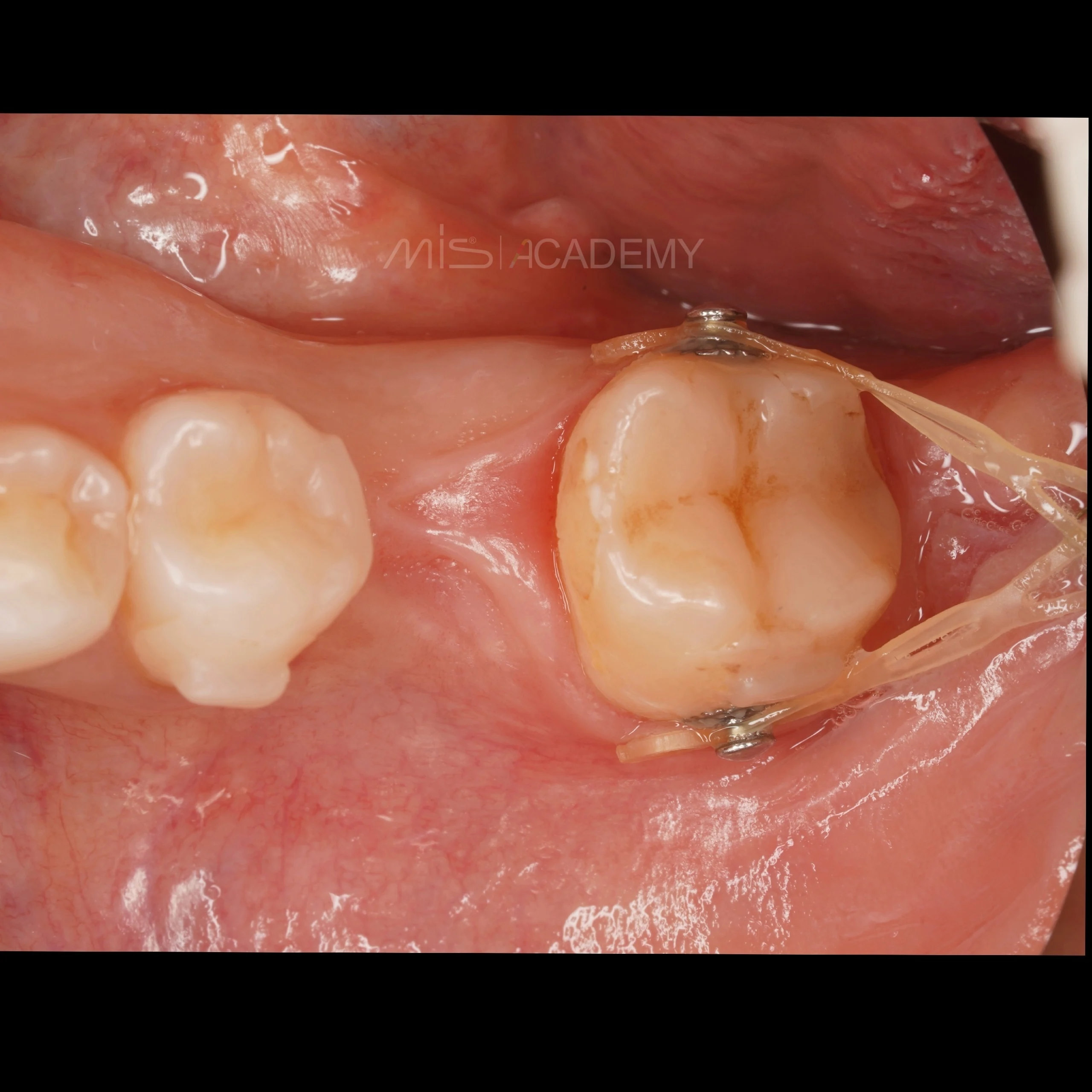
Дистализация 37 с помощью элайнеров и микроимпланта.
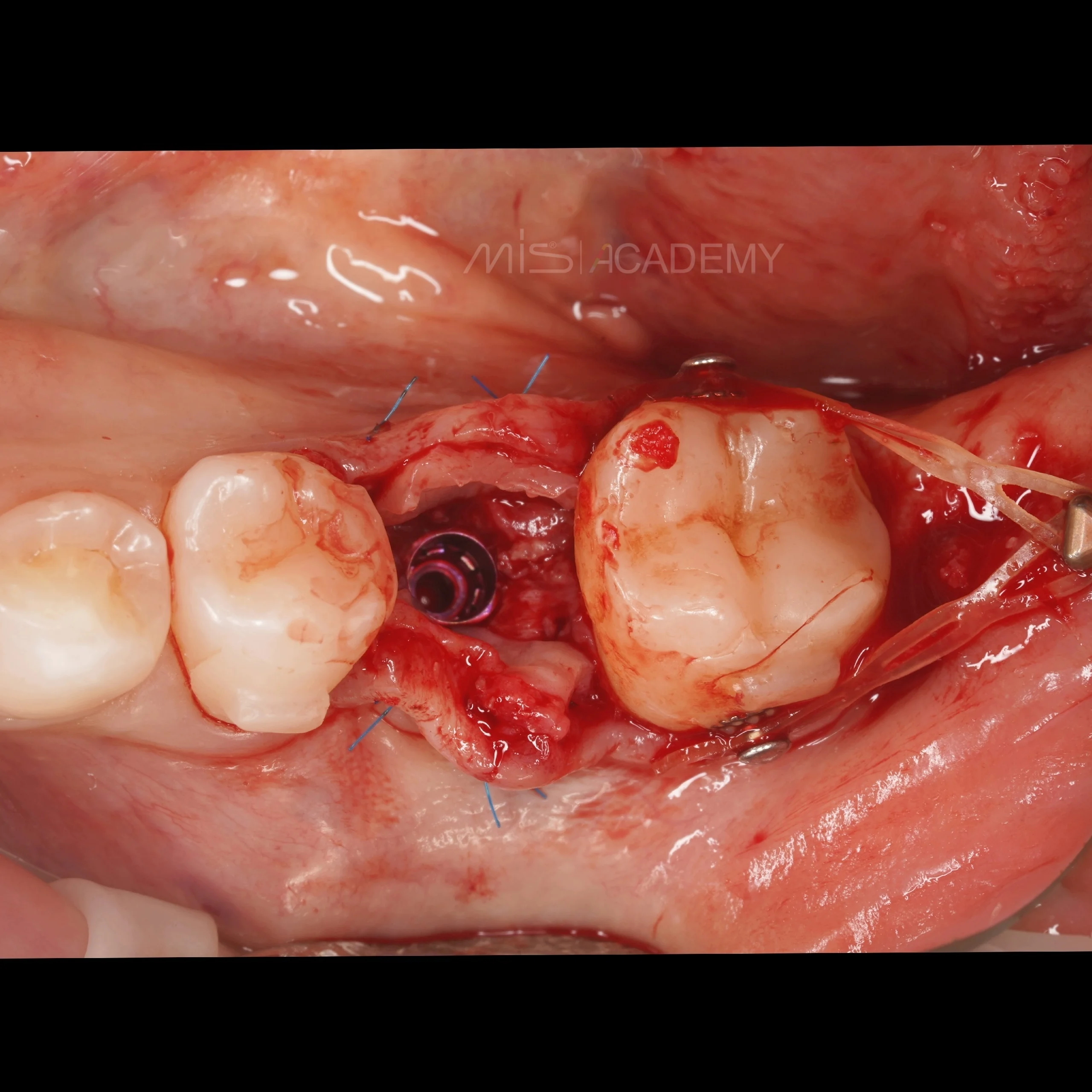
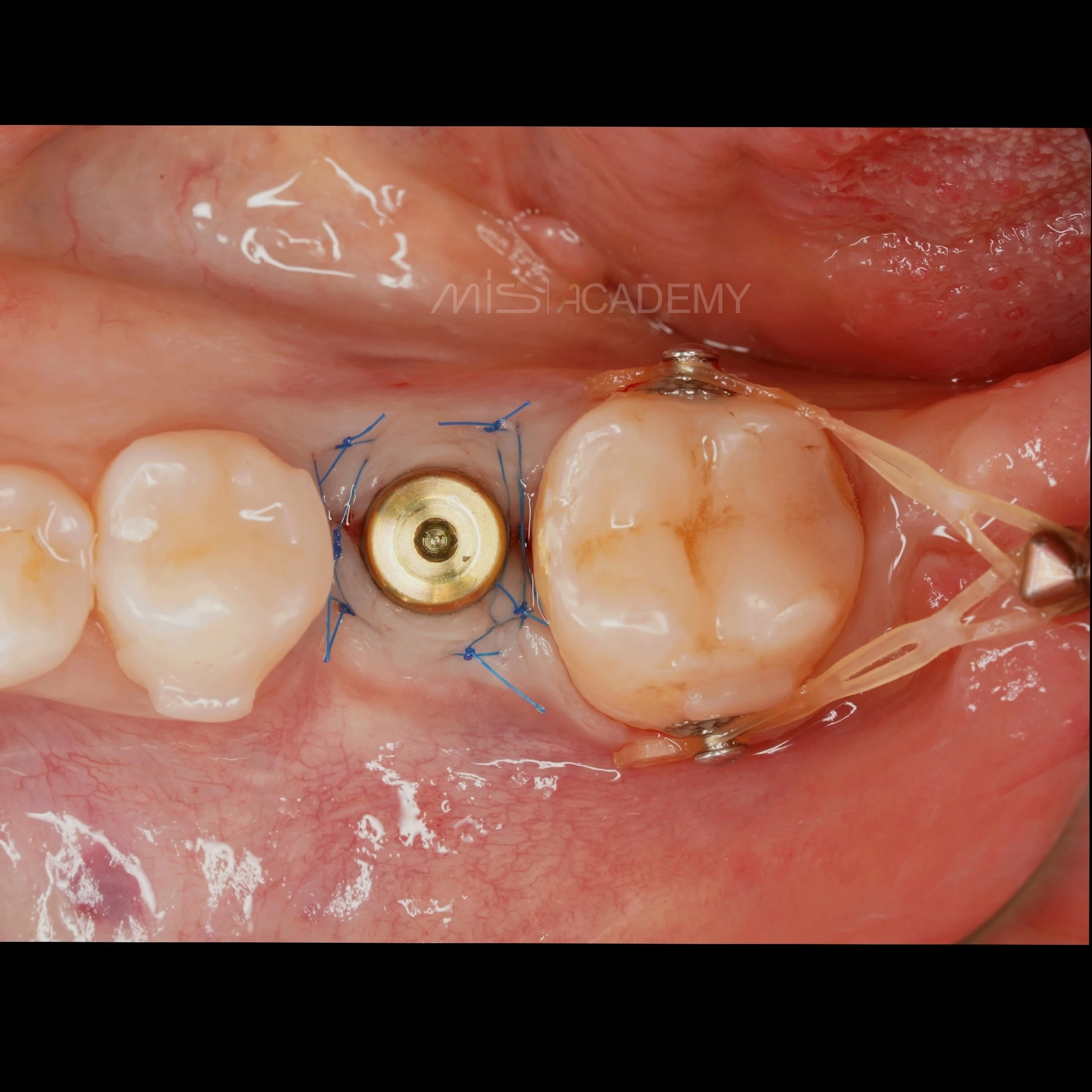
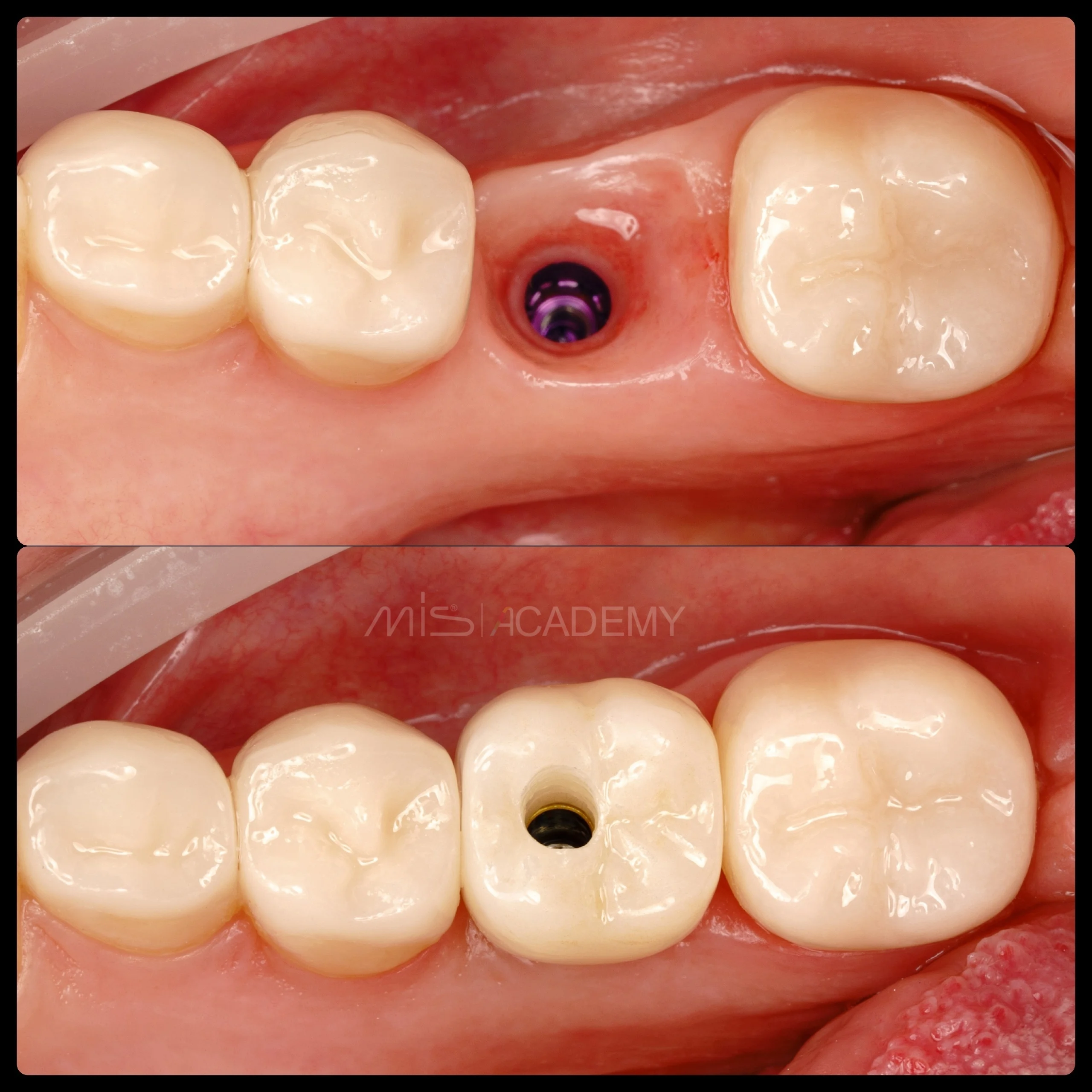
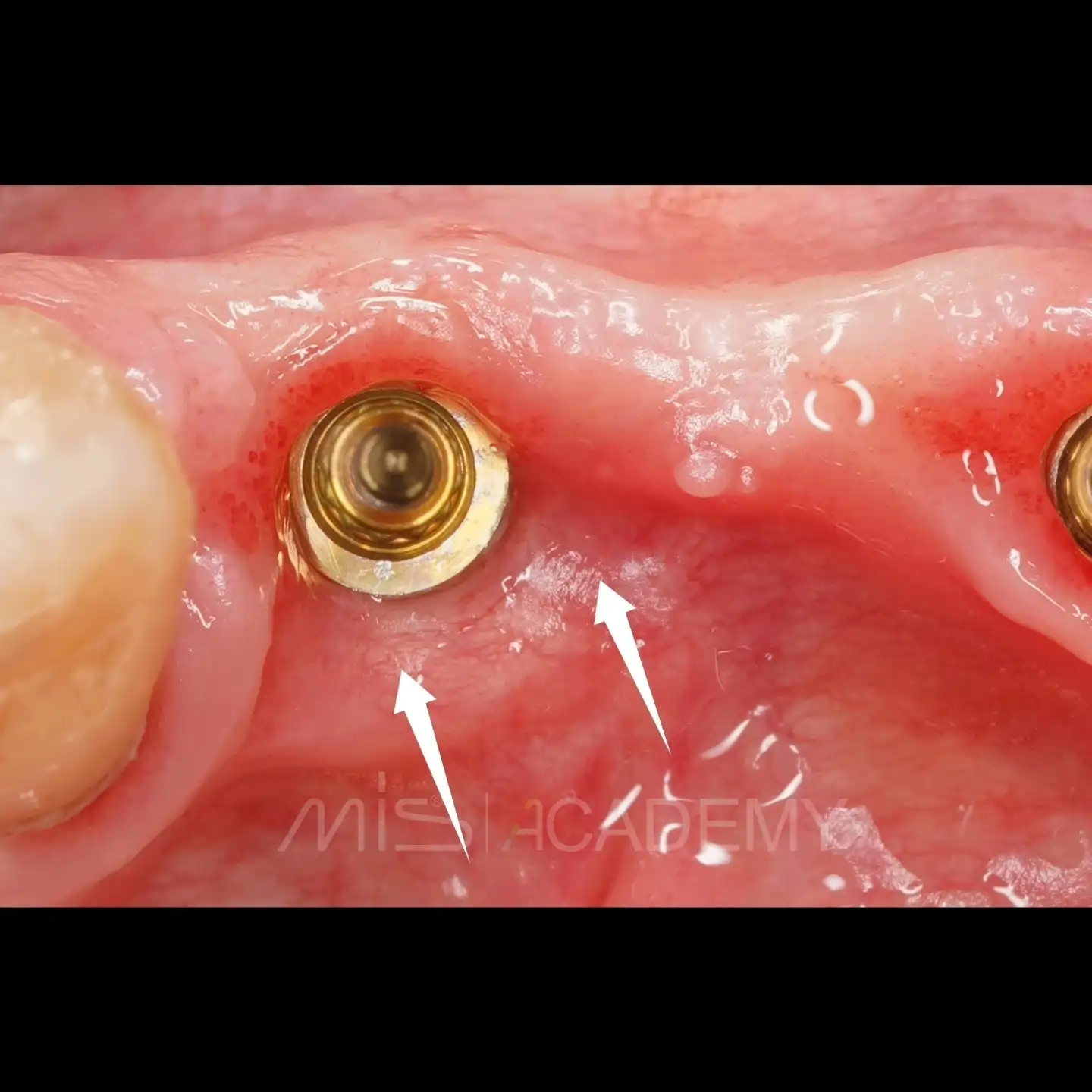
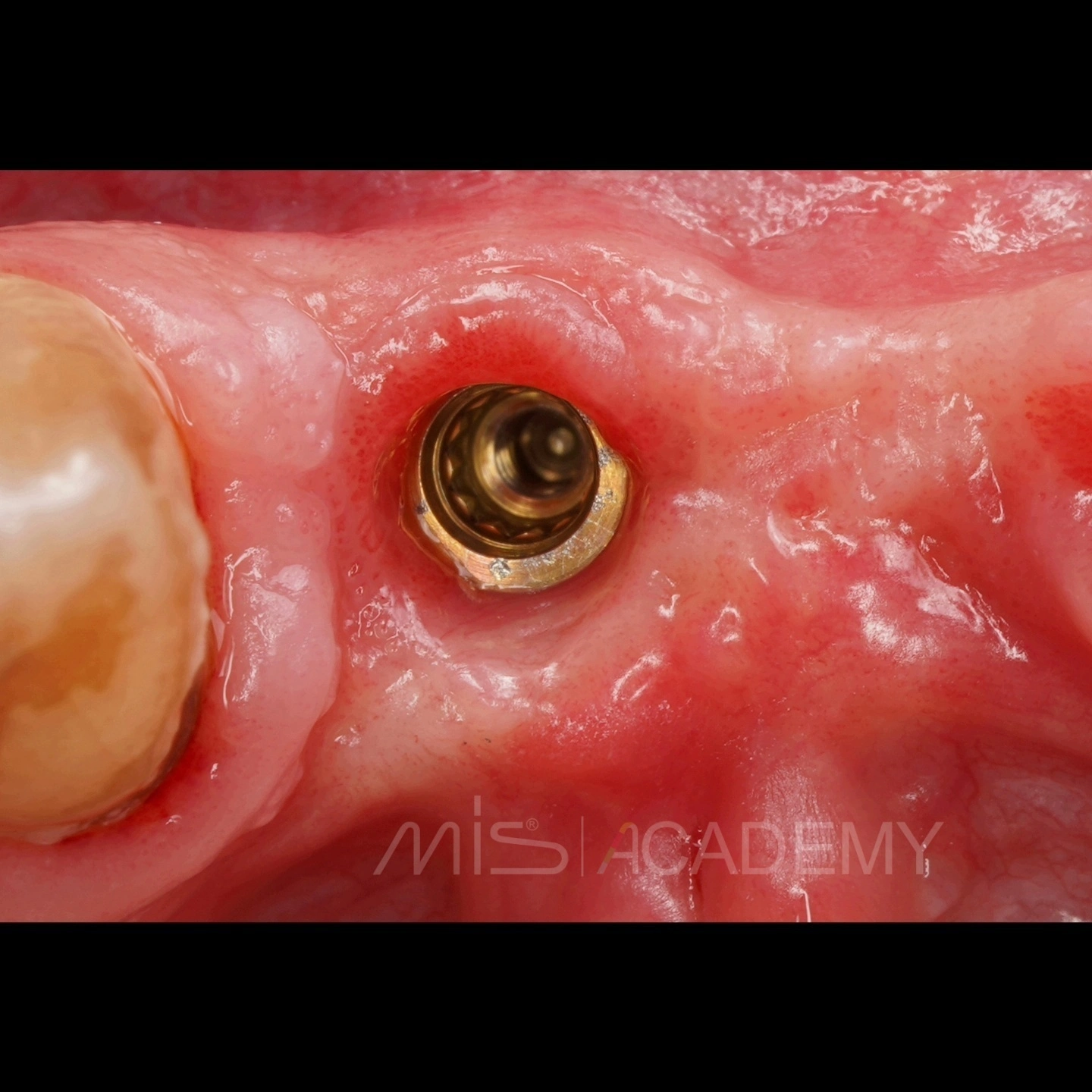
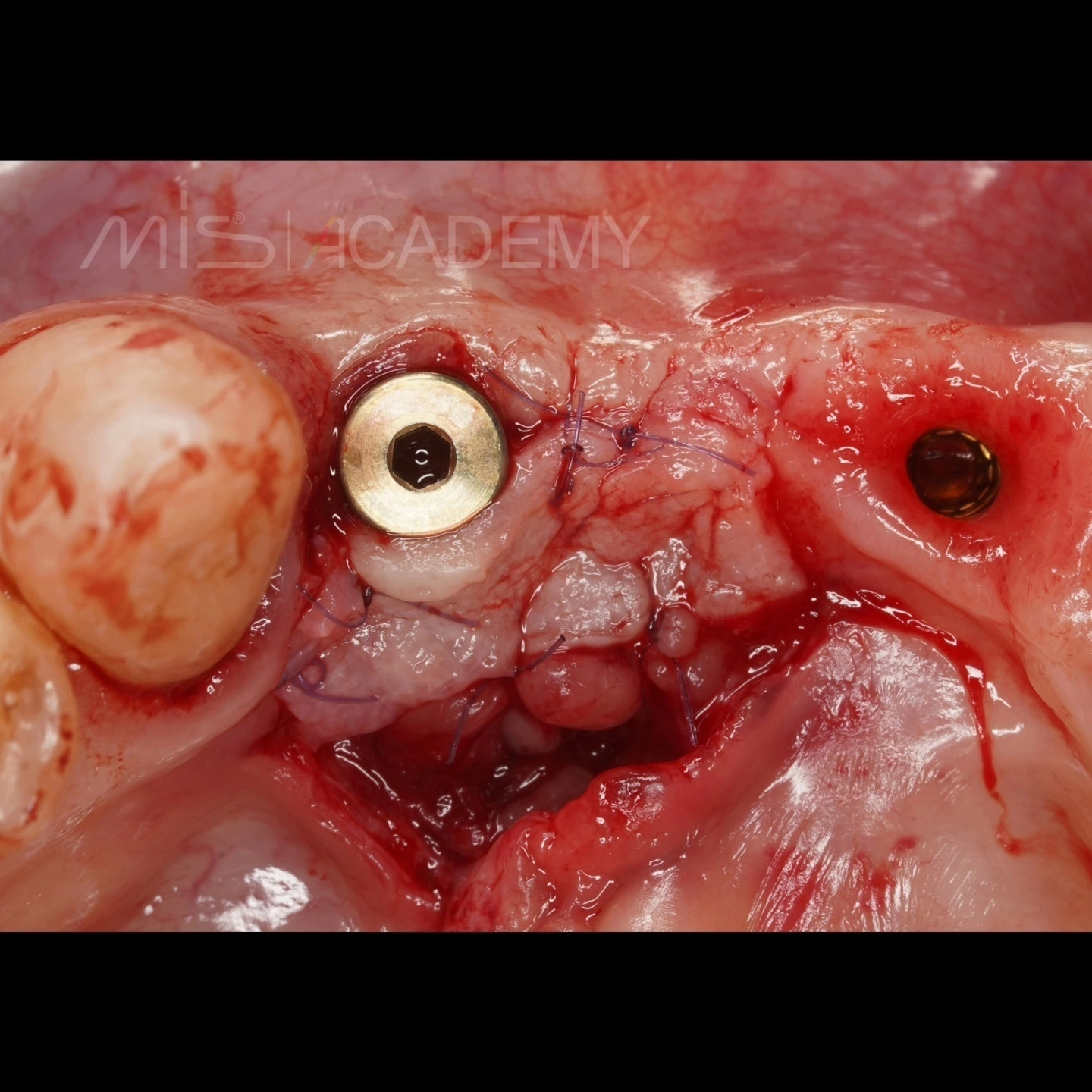
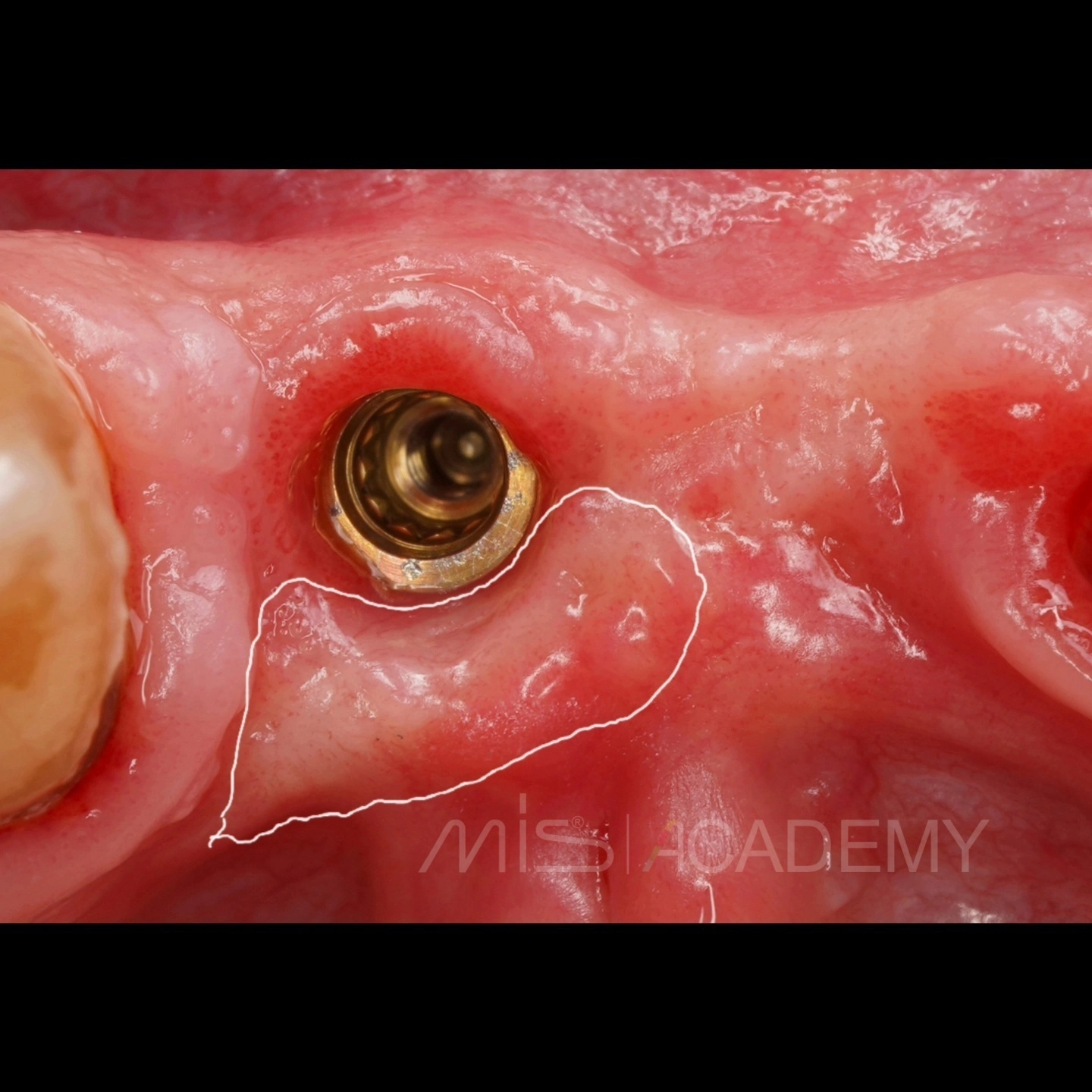
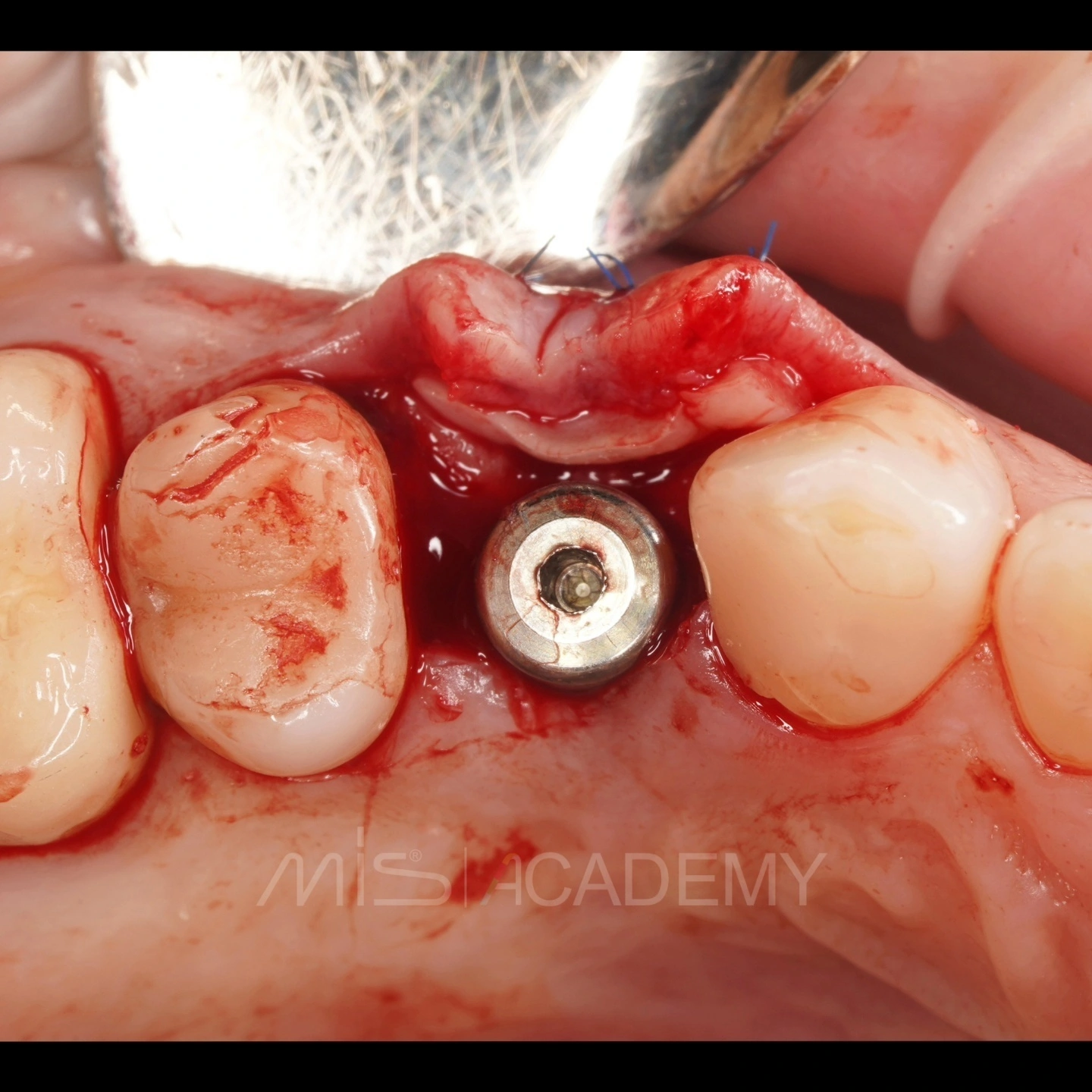
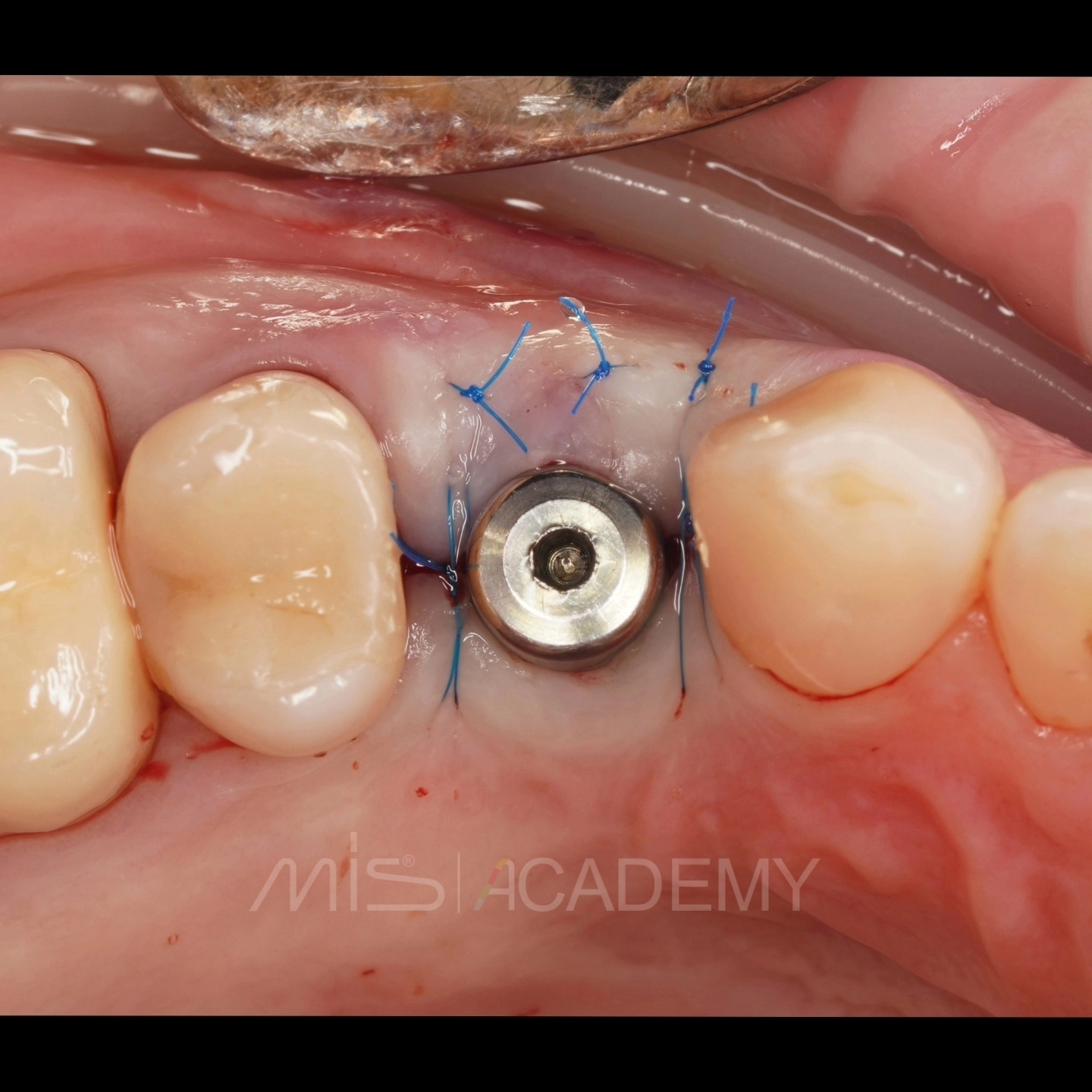
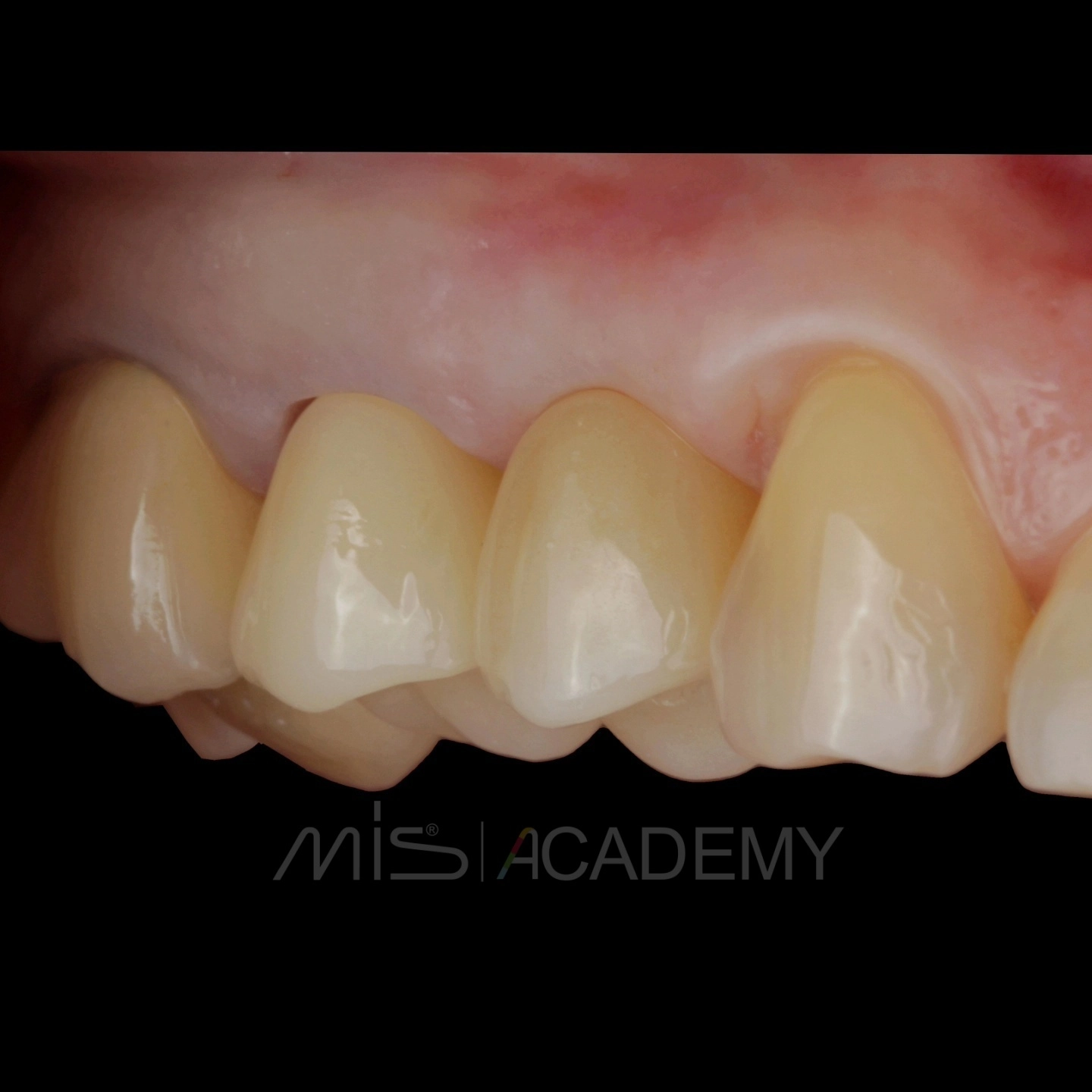
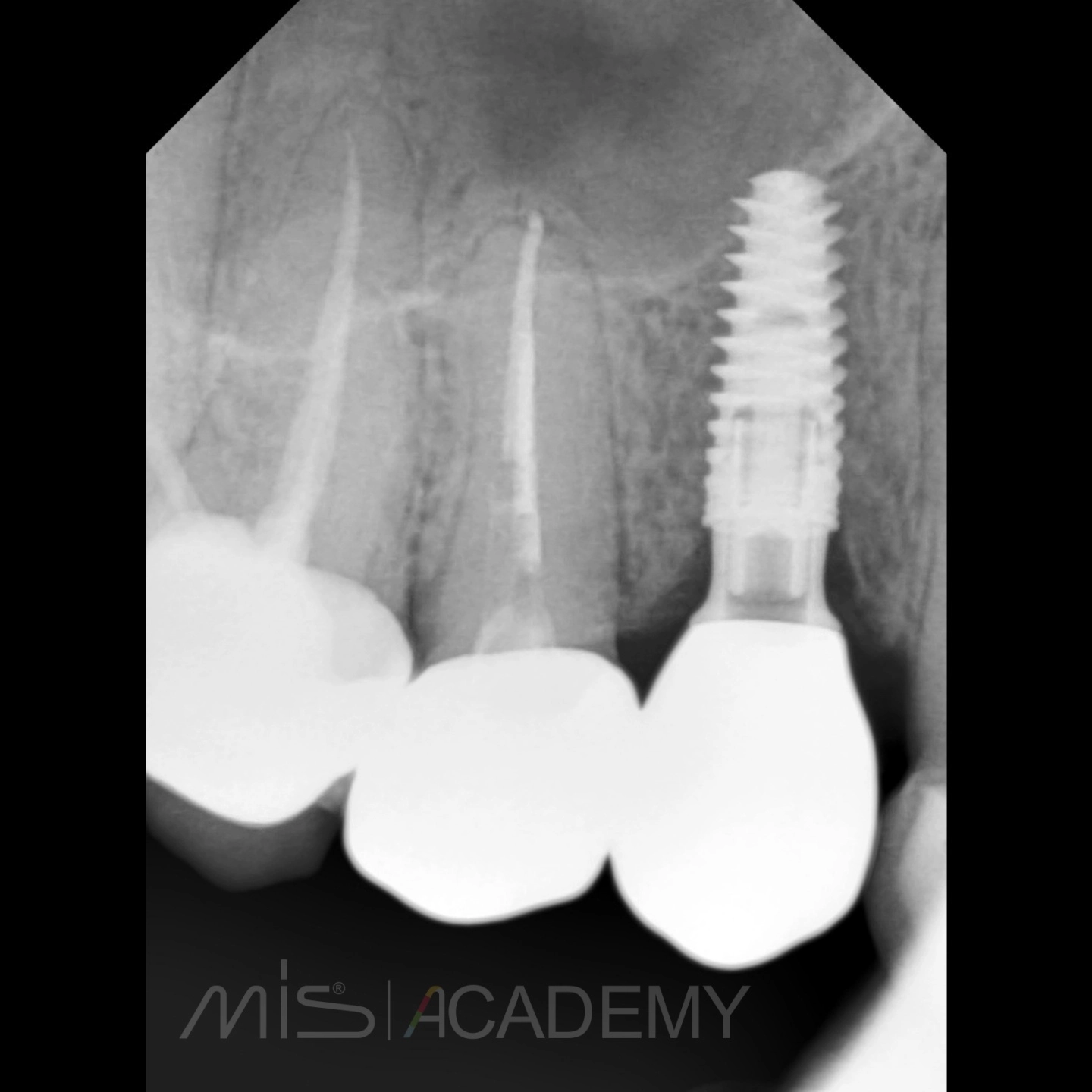
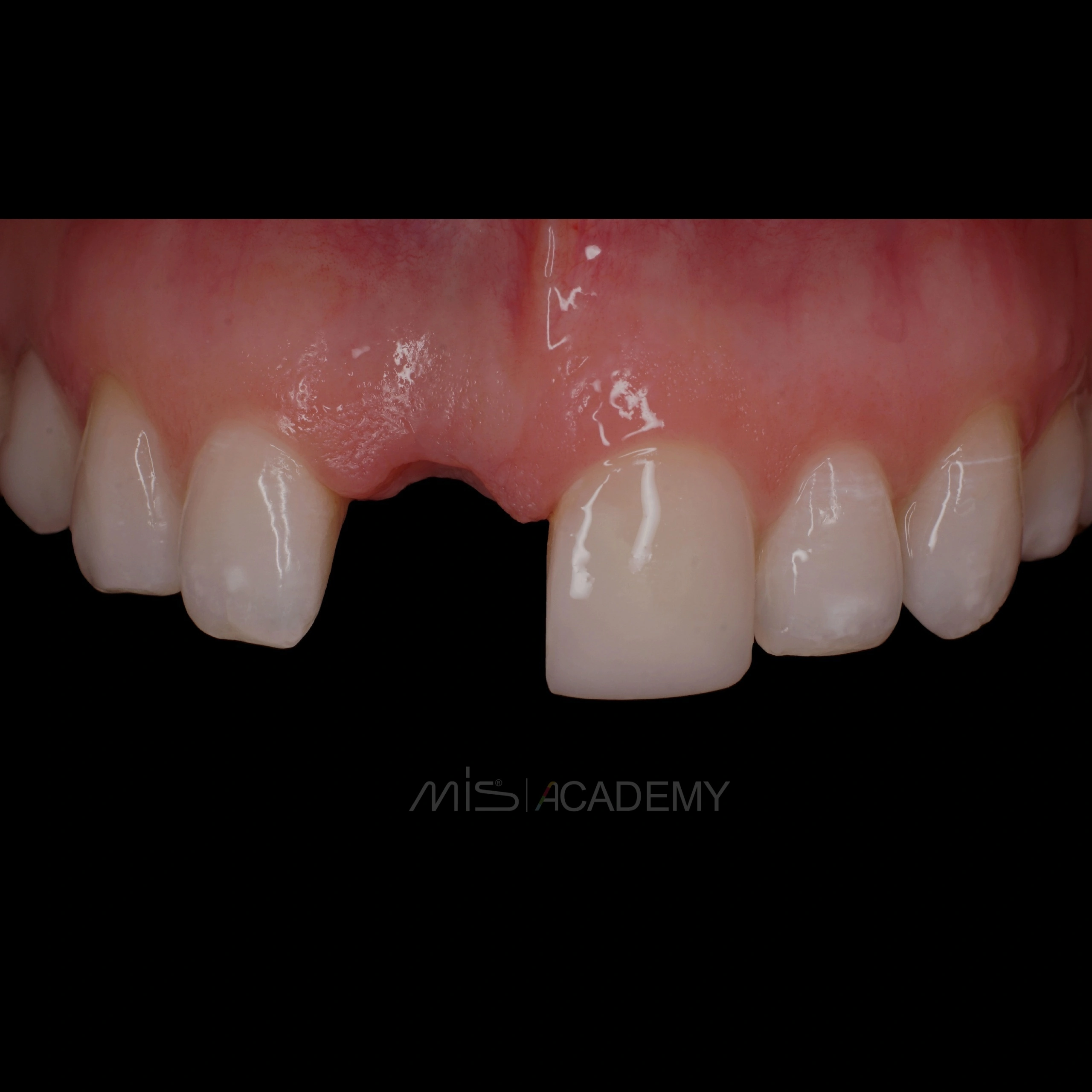
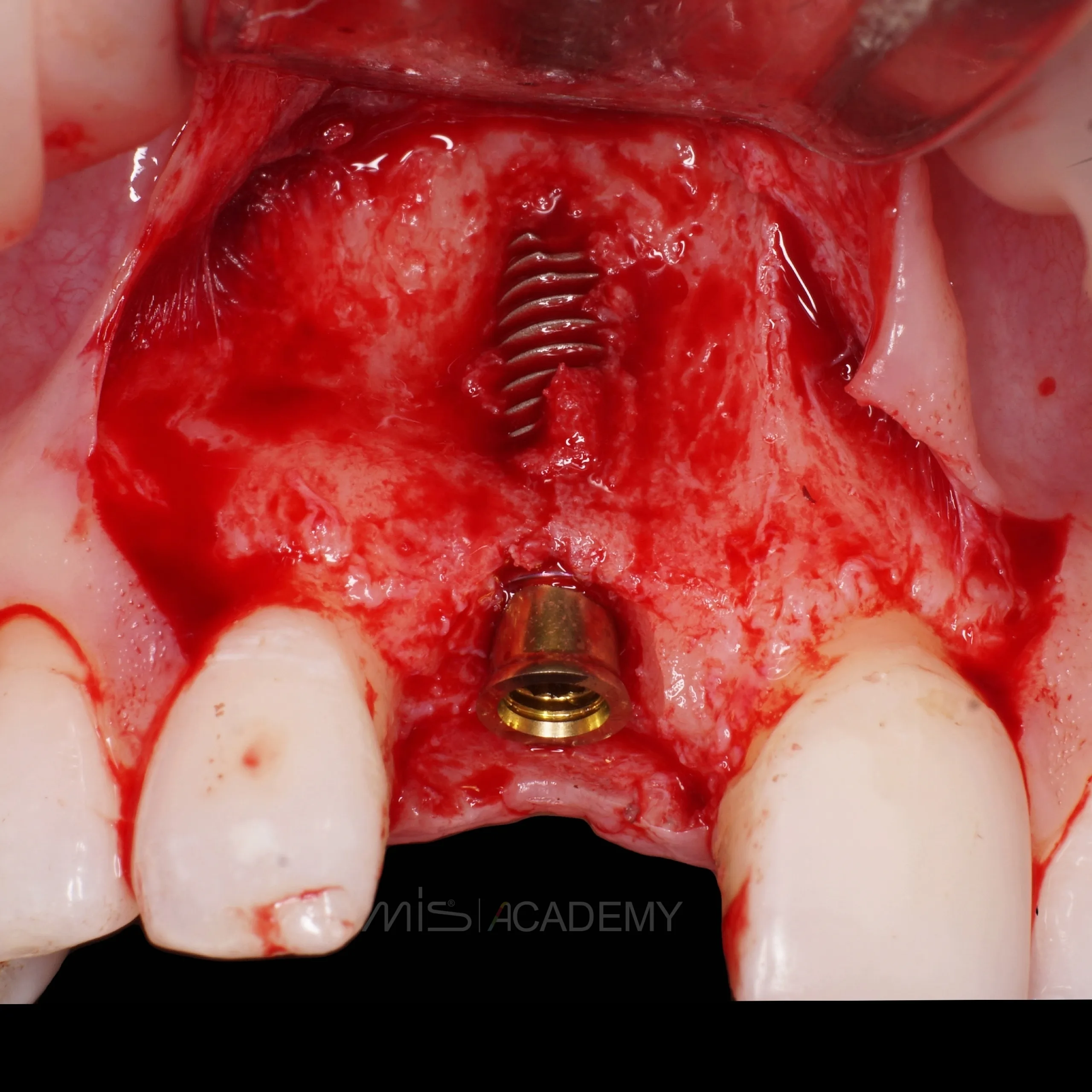
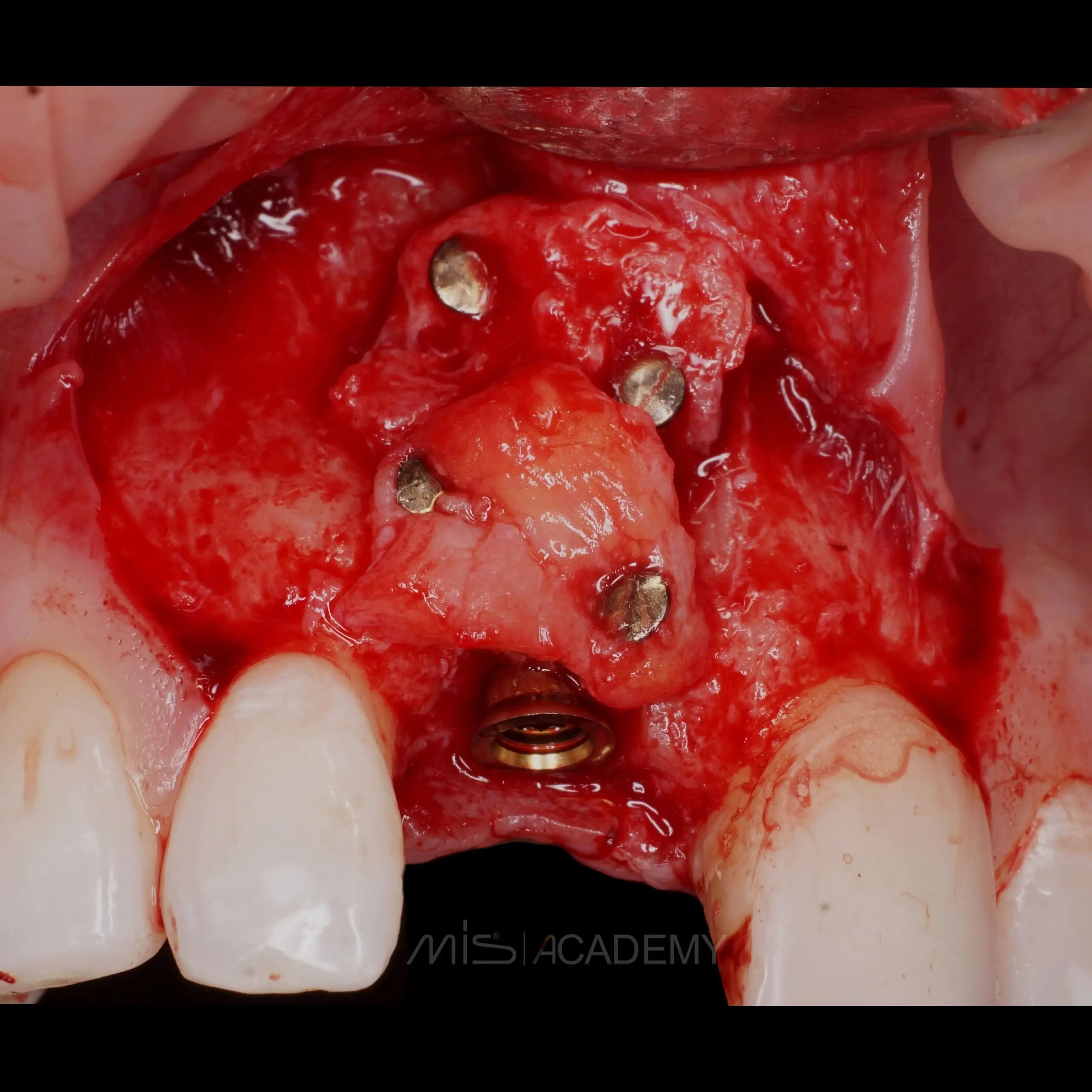
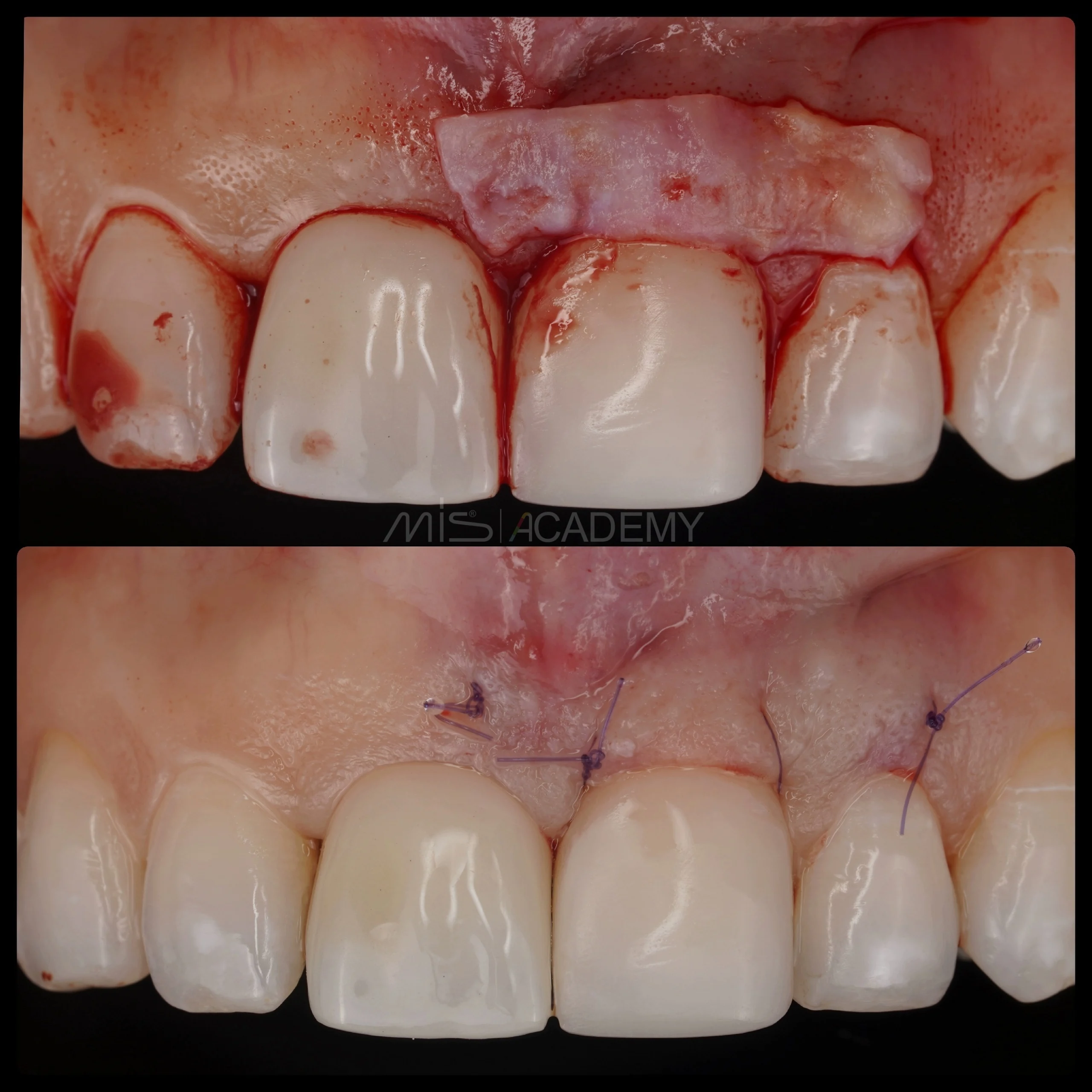
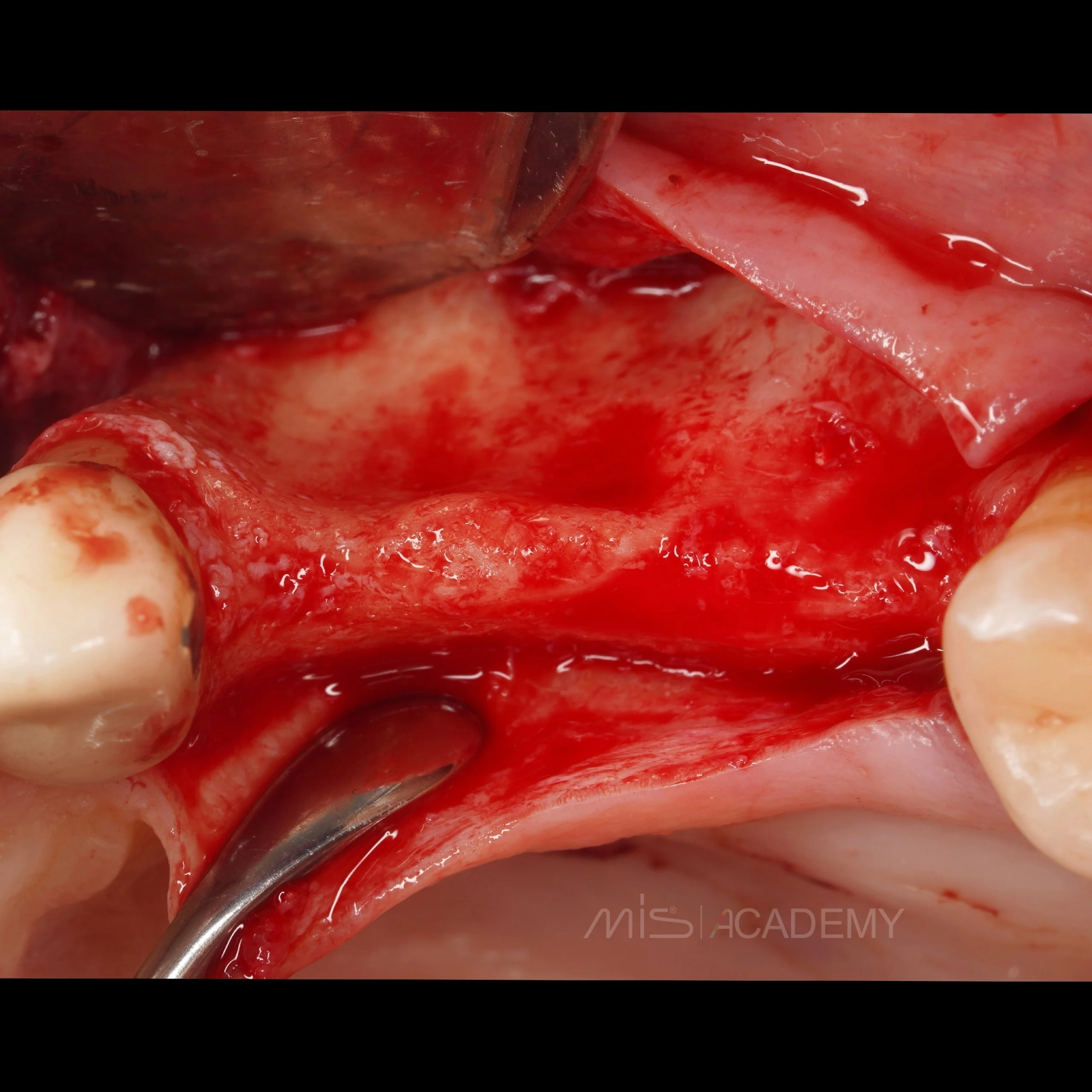
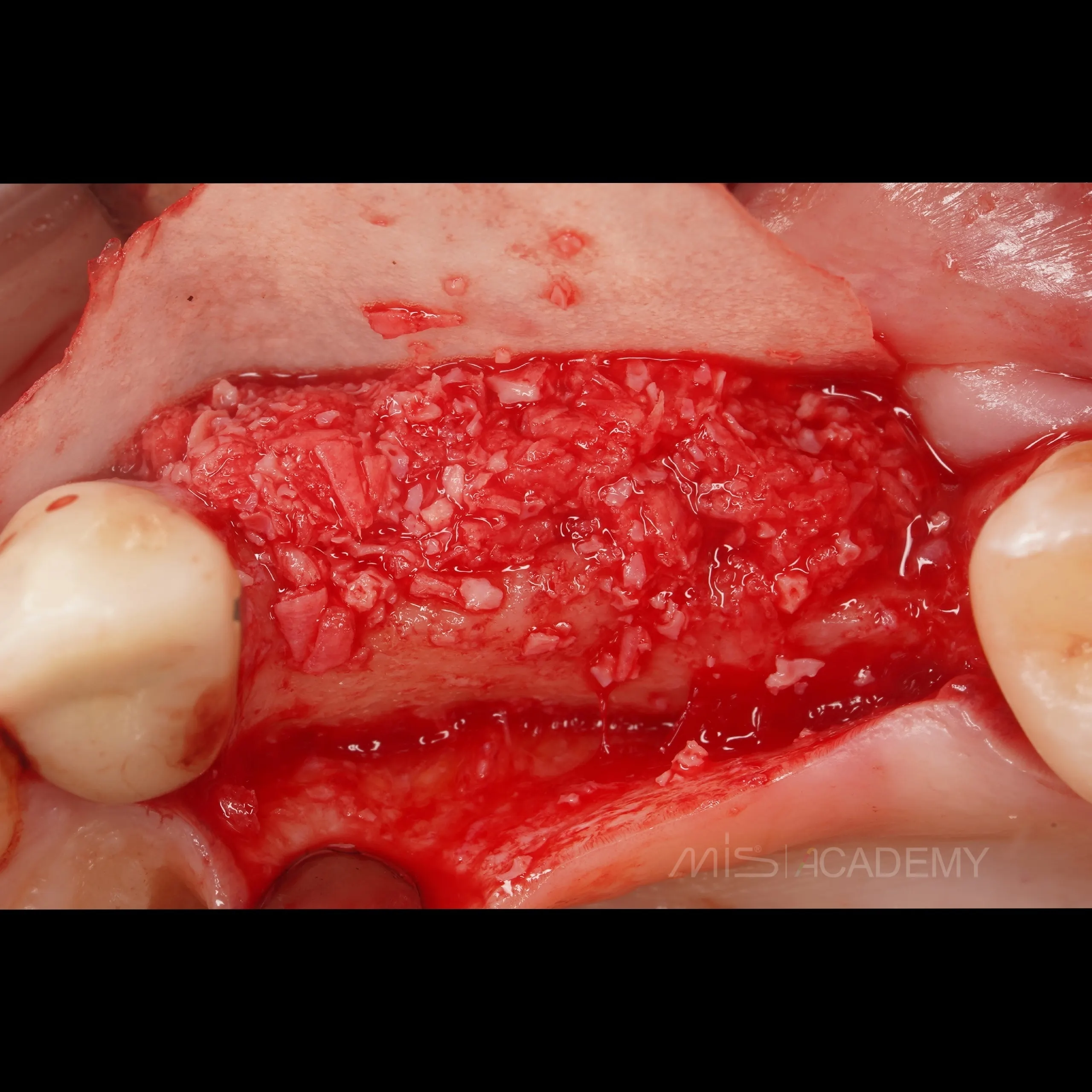
Через 3 месяца проведена установка MIS C1 + СДТ.
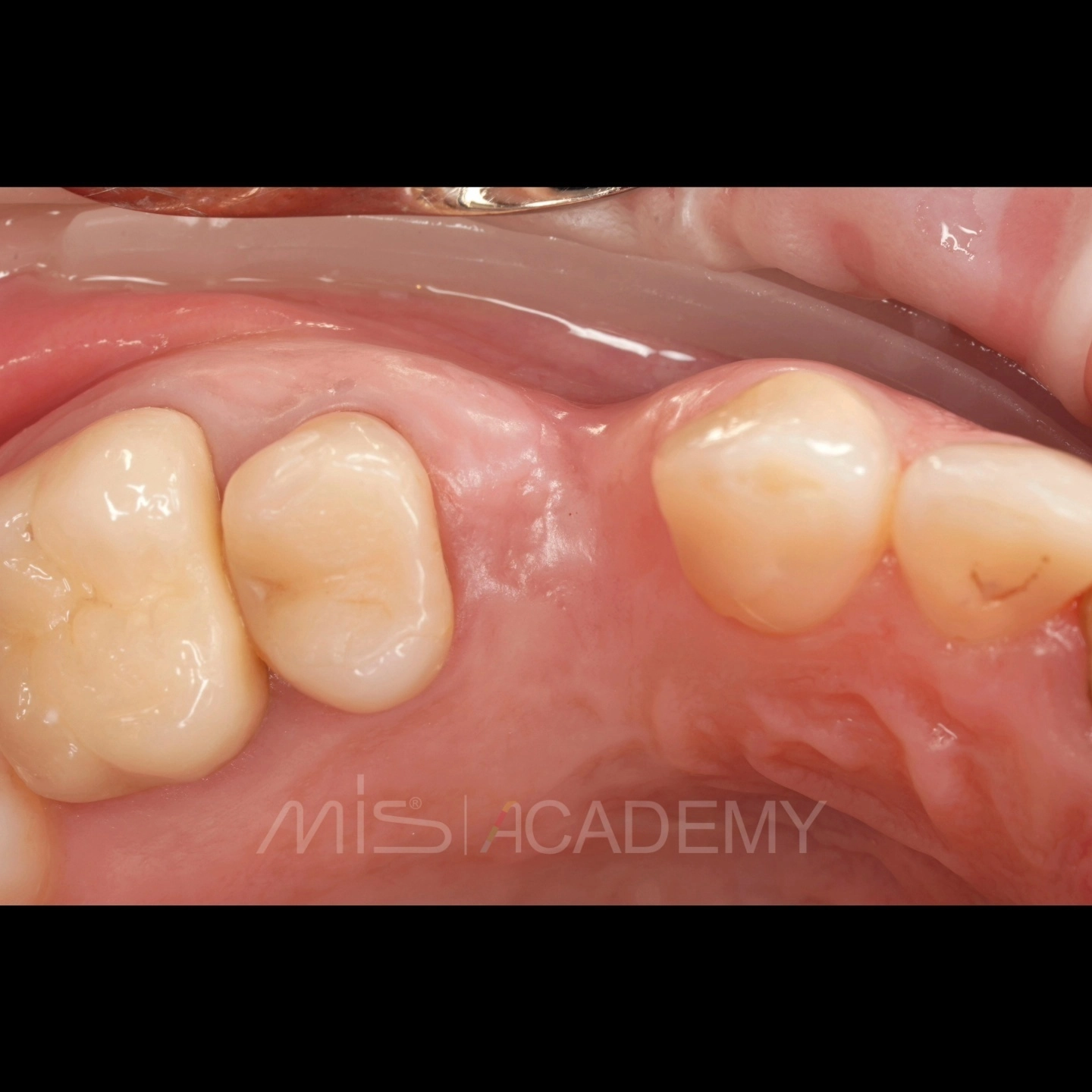
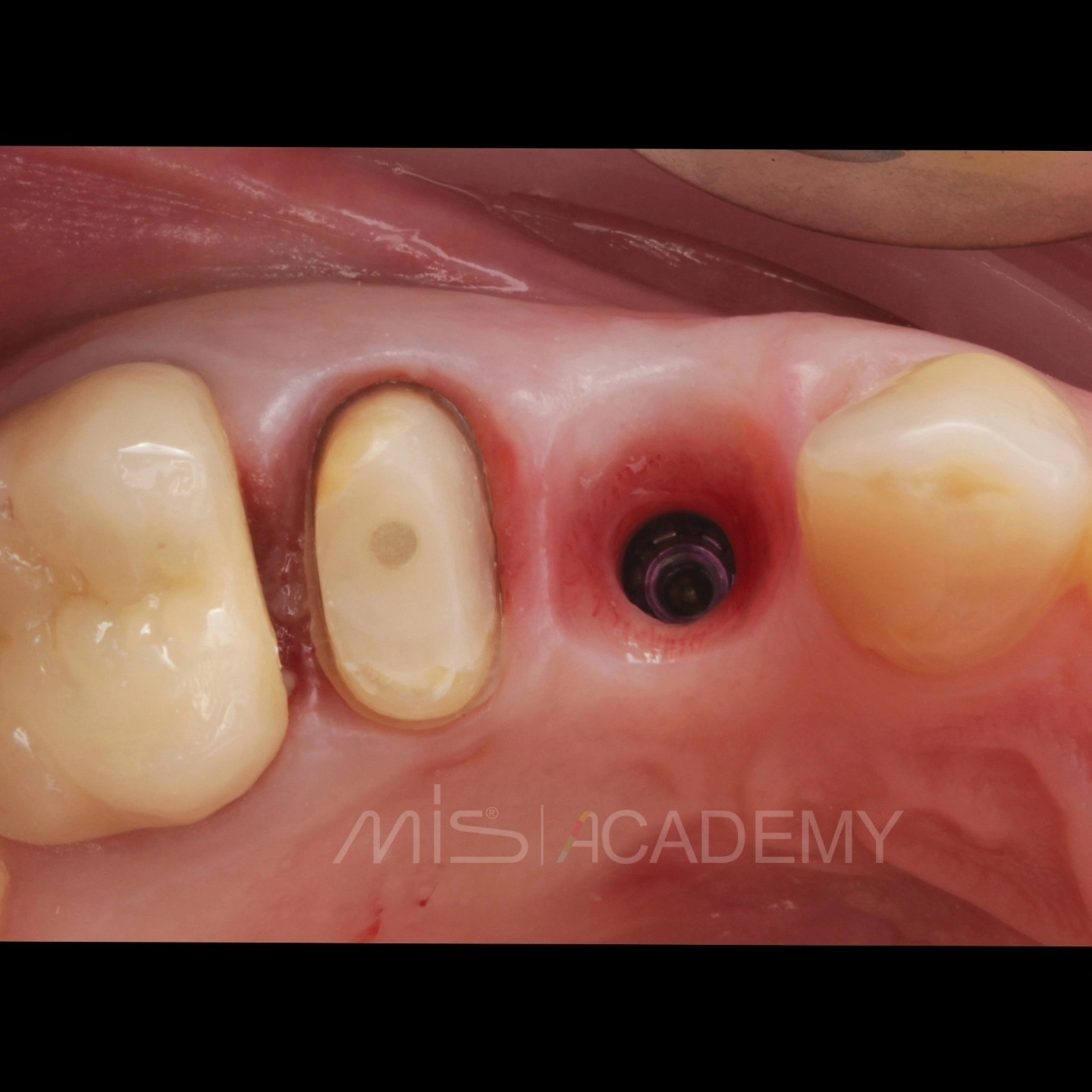
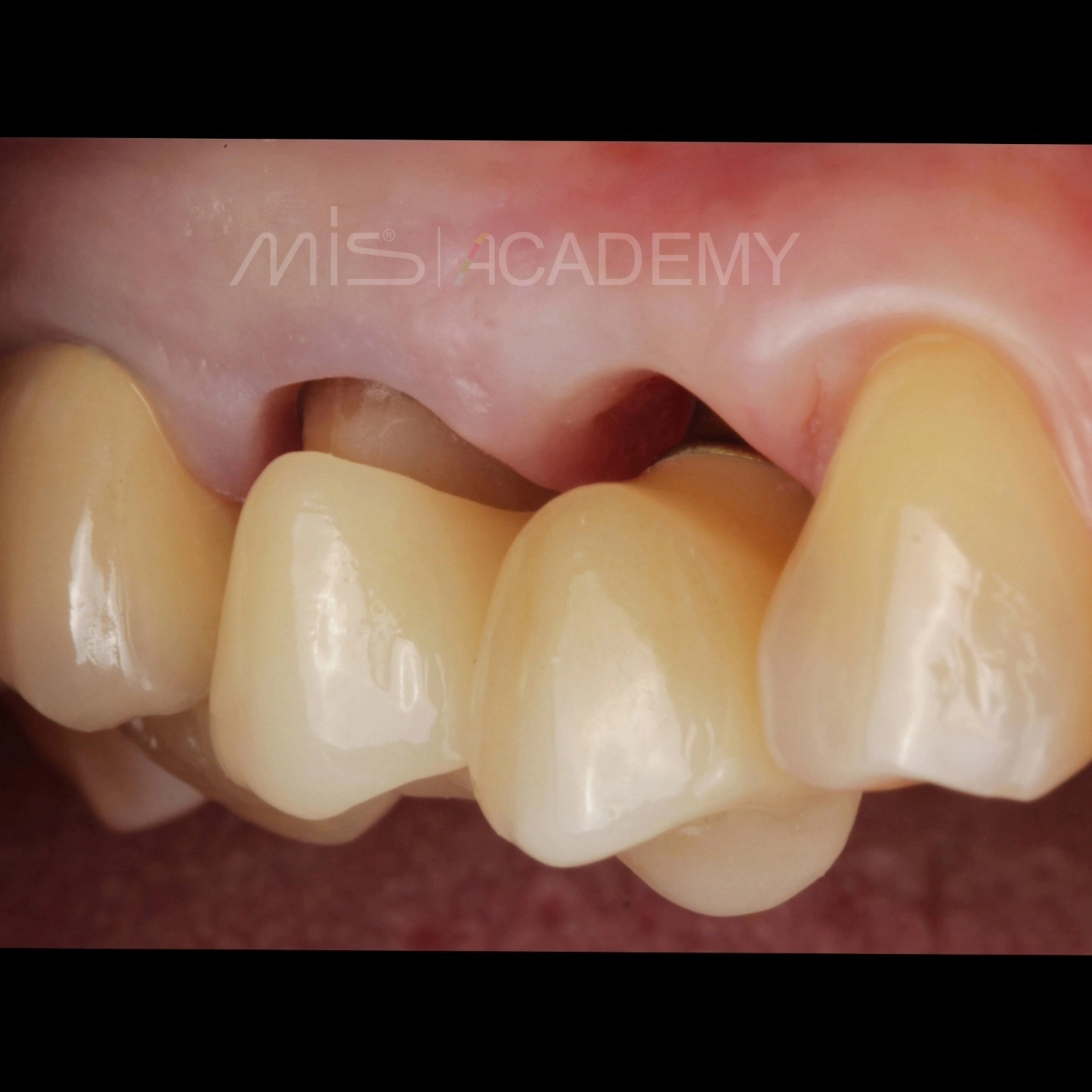
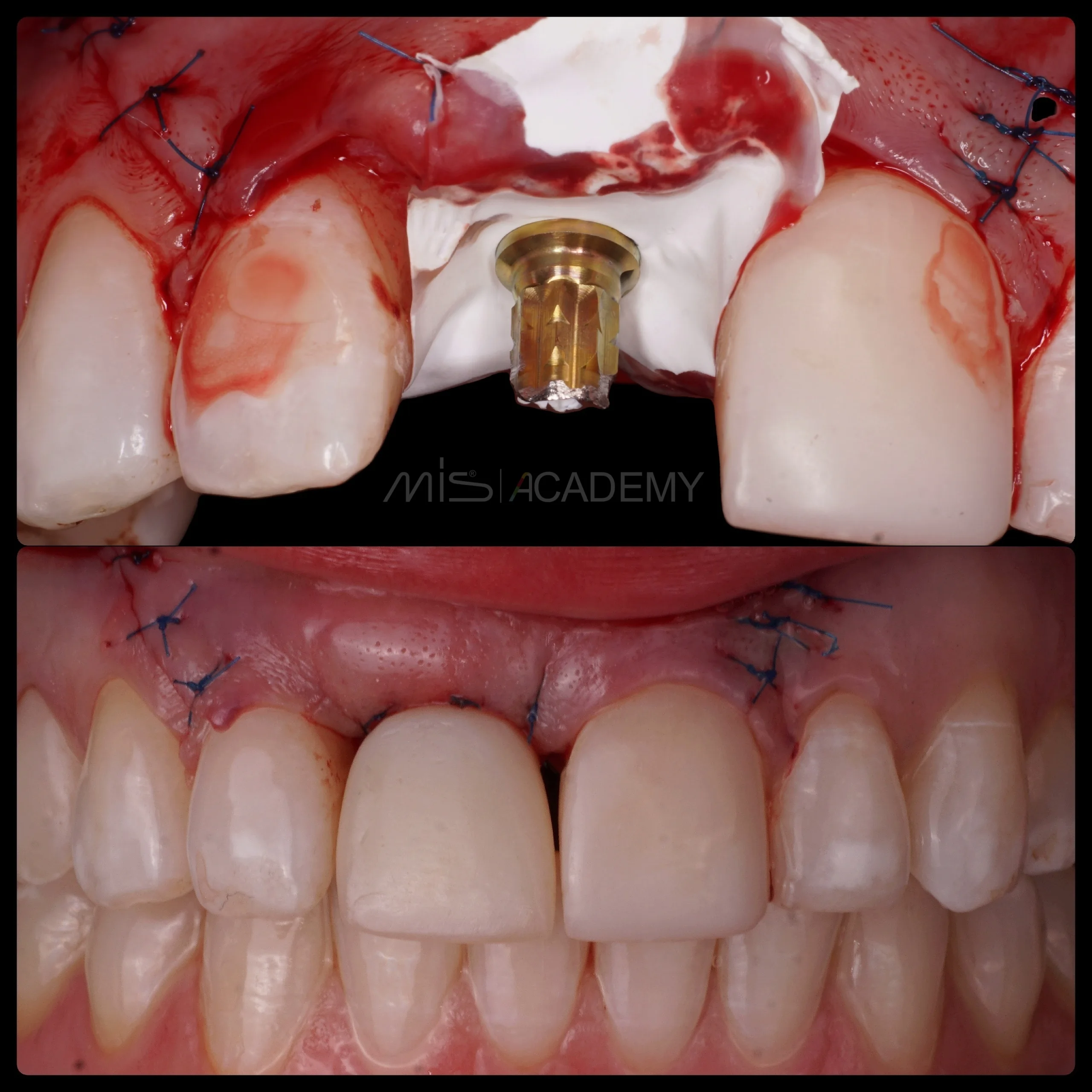
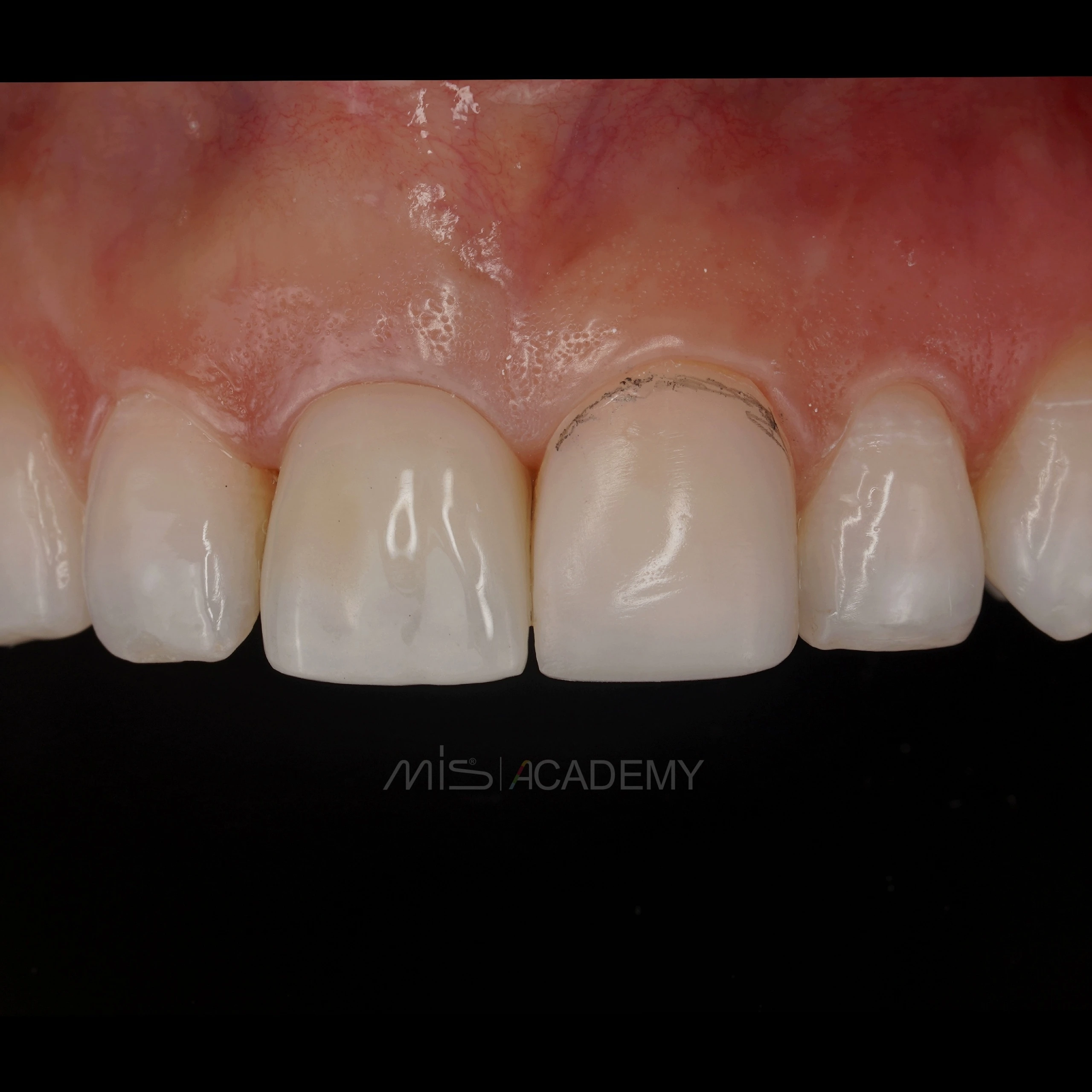
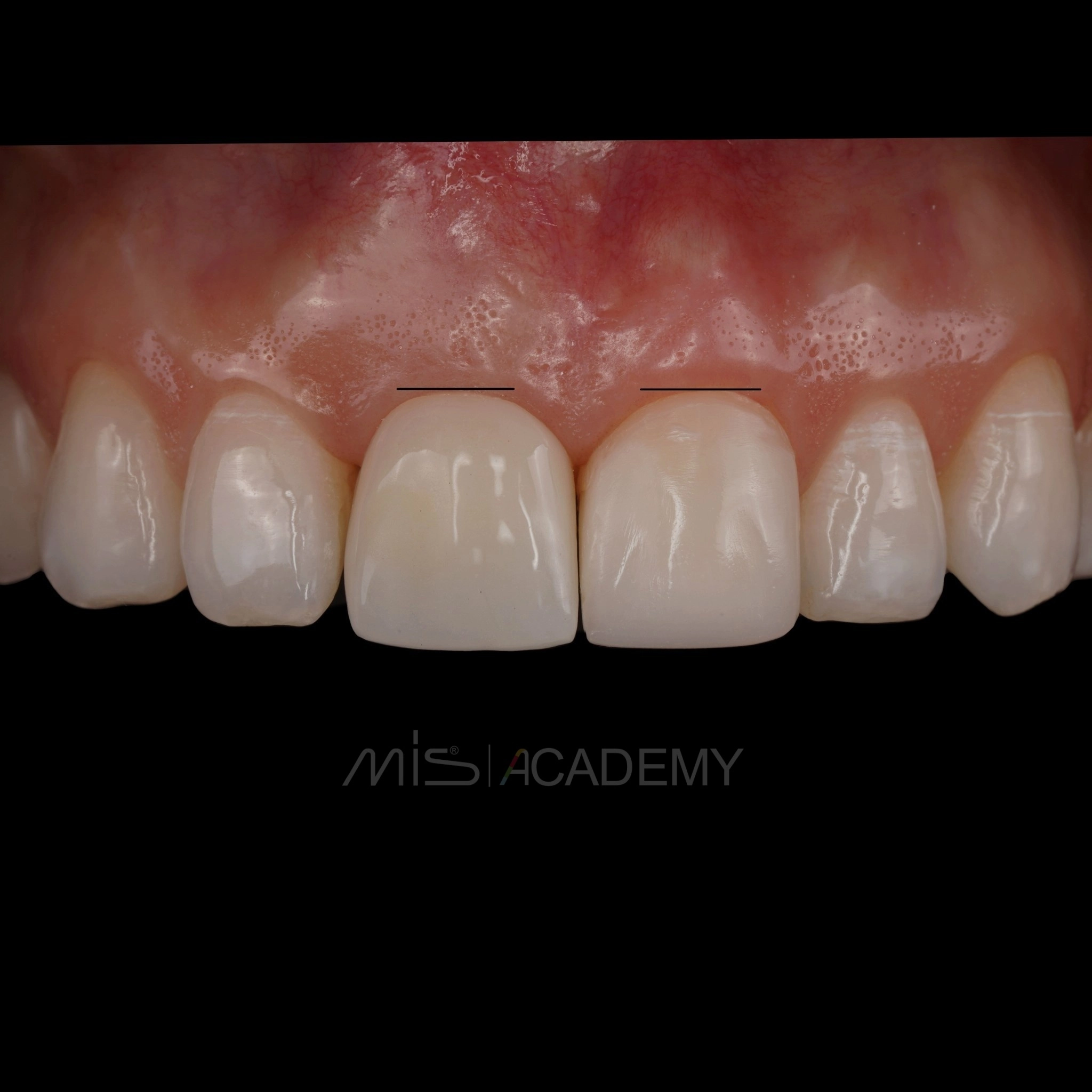
Ортопедия: Максим Гордийчук.
Через 3 месяца проведена установка MIS C1 + СДТ.
Ортопедия: Максим Гордийчук.